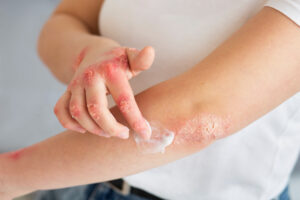
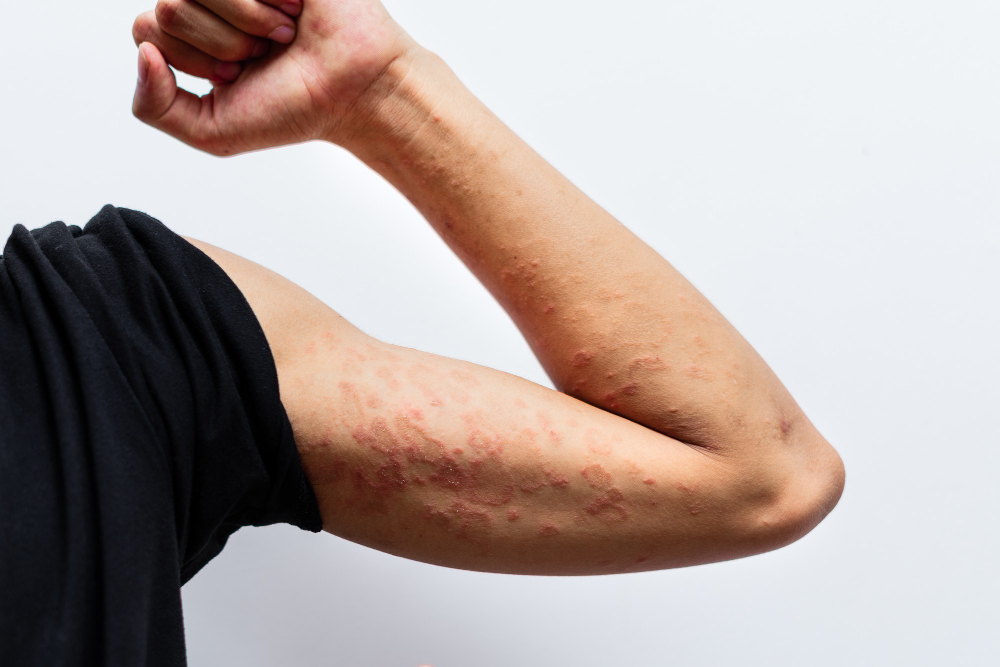
Psoriasis ist nicht nur eine Hauterkrankung – sie ist eine Funktionsstörung des Immunsystems. In Österreich leiden schätzungsweise 180.000 bis 270.000 Menschen an Psoriasis, was etwa 2–3 % der Bevölkerung entspricht. Einige erleben milde, wechselhafte Hautveränderungen, während andere mit häufigen und belastenden Schüben zu kämpfen haben, die den Alltag erheblich beeinträchtigen können. Die Unvorhersehbarkeit der Symptome macht die Erkrankung besonders frustrierend.
Es gibt zwar keine Heilung, aber es gibt Lösungen. Und zwar sehr wirksame. Die Behandlungsmöglichkeiten haben sich weit entwickelt, von einfachen Feuchtigkeitscremes bis hin zu hochmodernen Biologika, die Entzündungen an der Quelle bekämpfen. Psoriasis zu managen bedeutet jedoch nicht nur Cremes und Rezepte; es geht auch darum, Auslöser zu verstehen, die Haut zu schützen und welche Lebensstiländerungen wirklich einen Unterschied machen.
Dieser Leitfaden bringt alles auf den Punkt. Keine leeren Versprechen und keine veralteten Tipps. Sondern klare, praktische Strategien, die Ihnen helfen, Ihre Psoriasis in den Griff zu bekommen. Egal, ob Sie gerade erst diagnostiziert wurden oder schon seit Jahren damit leben – dieser Artikel liefert Ihnen echte Antworten. Legen wir los.
Das Wichtigste in Kürze
- Psoriasis ist eine chronische Erkrankung, jedoch können Behandlungen die Symptome lindern.
- Auslöser wie Stress, Infektionen und bestimmte Medikamente können die Symptome verschlimmern.
- Leichte Fälle können mit Cremes behandelt werden, während schwere Fälle stärkere Medikamente erfordern können.
- Psoriasis steht in Zusammenhang mit anderen Gesundheitsproblemen, einschließlich Herzkrankheiten und Gelenkschmerzen.
- Die Kontrolle von Lebensstilfaktoren wie Ernährung, Stress und Hautpflege kann die Lebensqualität verbessern.
Was verursacht Psoriasis und was löst Schübe aus?
Psoriasis wird nicht durch mangelhafte Hygiene oder eigenes Fehlverhalten verursacht. Sie entsteht, wenn das Immunsystem gesunde Hautzellen irrtümlich angreift. Das führt zu einer beschleunigten Hautzellproduktion und damit zu dicken, schuppigen Hautstellen. Manche Menschen sind aufgrund ihrer Gene anfälliger für Psoriasis, aber nicht jeder mit entsprechender Familiengeschichte entwickelt sie tatsächlich.
Ist Psoriasis genetisch oder umweltbedingt?
Die Genetik spielt eine große Rolle bei Psoriasis. Wenn ein Elternteil davon betroffen ist, steigt die Wahrscheinlichkeit, dass auch das Kind die Erkrankung entwickeln kann.
Doch Gene allein sind nicht ausschlaggebend. Es braucht einen Auslöser, der die Krankheit zum Vorschein bringt. Hier kommen Umweltfaktoren ins Spiel.
Welche häufigen Auslöser können Psoriasis verschlimmern?
Auslöser variieren von Person zu Person. Stress ist ein großer Faktor. Hautverletzungen wie Schnitte, Kratzer oder Sonnenbrand können ebenfalls Psoriasis verschlimmern. Einige Betroffene bemerken, dass kaltes Wetter, bestimmte Infektionen oder auch manche Medikamente Schübe auslösen können.
Wie beeinflusst Stress Psoriasis?
Stress und Psoriasis gehen oft Hand in Hand. Fühlt man sich ängstlich oder überfordert, reagiert der Körper so, dass sich die Symptome verschlimmern können. Lernen, Stress zu bewältigen, kann helfen, Schübe zu reduzieren. Aktivitäten wie Meditation, Sport oder ein Gespräch mit Freunden können schon viel bewirken.
Welche Arten von Psoriasis gibt es und welche Symptome zeigen sie?
Psoriasis sieht nicht bei jedem gleich aus. Es gibt verschiedene Typen, und jeder hat seine eigenen Merkmale. Manche Menschen haben nur einen Typ, während andere im Laufe der Zeit mehrere Formen erleben.
| Typ der Psoriasis | Definition | Symptome |
|---|---|---|
| Psoriasis vulgaris (Plaque-Psoriasis) | Die häufigste Form der Psoriasis, verursacht rote Stellen mit dicken, silbrigen Schuppen. | Rote, schuppige Stellen auf der Kopfhaut, den Knien, Ellbogen und dem unteren Rücken. |
| Guttate Psoriasis | Wird oft durch Infektionen ausgelöst und äußert sich in kleinen, tropfenförmigen roten Flecken. | Kleine rote Flecken, hauptsächlich an Armen, Beinen und Rumpf. |
| Pustulöse Psoriasis | Gekennzeichnet durch weiße, eitergefüllte Bläschen, die in Zyklen auftreten. | Schmerzhafte, eitergefüllte Bläschen, die sich schubweise bilden. |
| Inverse Psoriasis | Betrifft Hautfalten, wodurch glatte, rote und glänzende Bereiche ohne Schuppen entstehen. | Glatte, rote, wunde Stellen in Hautfalten wie Leiste und Achseln. |
| Nagelpsoriasis | Psoriasis, die die Nägel befällt und zu Verfärbungen, Verdickungen und Brüchigkeit führt. | Verdickte, verfärbte und brüchige Nägel, die sich möglicherweise ablösen. |
| Psoriasis-Arthritis | Eine Form der Arthritis, die mit Psoriasis verbunden ist und zu Gelenkschmerzen und -schwellungen führt. | Gelenkschmerzen, Steifheit, Schwellungen und mögliche Langzeitschäden. |
Welche Behandlungen sind bei Psoriasis am wirksamsten?
Die Behandlung von Psoriasis richtet sich nach dem Schweregrad der Erkrankung. Manche Menschen können ihre Symptome mit Cremes und Feuchtigkeitsmitteln kontrollieren, während andere fortschrittliche medizinische Behandlungen benötigen. Das Hauptziel besteht darin, Entzündungen zu reduzieren, Schuppenbildung zu verringern und Schüben vorzubeugen. Zu den wirksamsten Optionen gehören lokale Therapien, Lichttherapie und systemische Medikamente.
Topische Behandlungen (Cremes, Salben und Lotionen)
Bei milder bis mittelschwerer Psoriasis sind topische Behandlungen die erste Wahl. Diese werden direkt auf die betroffenen Stellen aufgetragen, um Entzündungen zu lindern, das Hautzellwachstum zu verlangsamen und die Haut mit Feuchtigkeit zu versorgen.
- Kortisoncremes: Dies sind entzündungshemmende Medikamente, die Rötung, Schwellung und Juckreiz reduzieren. Sie sind in unterschiedlichen Stärken erhältlich und sollten nur nach ärztlicher Anweisung verwendet werden.
- Vitamin-D-Analoga (Calcipotriol, Calcitriol): Sie verlangsamen die übermäßige Hautzellproduktion und helfen so, Schuppen und Plaques zu reduzieren.
- Feuchtigkeitscremes: Obwohl sie Psoriasis nicht direkt behandeln, helfen sie, Trockenheit, Risse und Reizungen zu verhindern. Dicke Cremes, Salben und Vaseline wirken am besten.
- Salicylsäure: Hilft dabei, Schuppen zu entfernen und Plaques zu glätten, was andere Behandlungen effektiver machen kann.
Die Anwendung von Feuchtigkeitscremes in Kombination mit medizinischen Cremes kann die Wirkung der Behandlungen verbessern und die Haut angenehm halten.
Lichttherapie (Phototherapie)
Lichttherapie ist eine Option, wenn topische Behandlungen nicht ausreichend wirken. Diese Therapie nutzt kontrollierte UV-Lichtstrahlung, um das Hautzellwachstum zu verlangsamen und Entzündungen zu reduzieren.
- UVB-Phototherapie: Ein weit verbreitetes Verfahren, bei dem die Haut einem bestimmten UV-Lichtspektrum ausgesetzt wird. Dies kann in der dermatologischen Praxis oder mit einem verschriebenen Gerät für zu Hause erfolgen.
- PUVA-Therapie: Kombiniert ein Medikament namens Psoralen mit UVA-Licht. Psoralen macht die Haut lichtempfindlicher und verstärkt so die Wirkung der Therapie.
- Natursonne: Manche Menschen bemerken, dass kurze Zeiträume natürlicher Sonnenexposition helfen, ihre Psoriasis zu lindern. Zu viel Sonne kann jedoch zu Sonnenbrand führen und die Symptome verschlechtern.
Lichttherapie sollte am besten unter ärztlicher Aufsicht erfolgen, da eine übermäßige Bestrahlung zu Hautschäden oder einem erhöhten Hautkrebsrisiko führen kann.
Systemische Medikamente (oral und injizierbar)
Bei mittelschwerer bis schwerer Psoriasis sind oft systemische Behandlungen erforderlich, um die Symptome wirksam zu kontrollieren, wenn topische Therapien nicht ausreichen. Diese Medikamente zielen auf das Immunsystem ab, um Entzündungen zu reduzieren und das übermäßige Wachstum der Hautzellen zu verlangsamen.
- Orale Medikamente: Methotrexat unterdrückt das Immunsystem, um das Wachstum der Hautzellen zu verlangsamen, während Ciclosporin eine stärkere Alternative darstellt, jedoch mit mehr Nebenwirkungen verbunden ist. Apremilast (Otezla) ist eine neuere Option, die Entzündungen reduziert, ohne das gesamte Immunsystem zu unterdrücken.
- Biologische Injektionen: Diese modernen, gezielten Therapien blockieren spezifische Immunproteine, die Psoriasis auslösen, und bieten schnellere sowie effektivere Ergebnisse als herkömmliche Medikamente. Zu den häufig eingesetzten Biologika gehören Adalimumab (Humira), Secukinumab (Cosentyx), Ustekinumab (Stelara) und Ixekizumab (Taltz). Sie werden in der Regel als Injektionen verabreicht und kommen zum Einsatz, wenn andere Behandlungen nicht ausreichend wirksam sind.
Was sind die neuesten medizinischen Fortschritte in der Psoriasis-Behandlung?
Neue Forschung macht es einfacher, Symptome zu kontrollieren, Schübe zu reduzieren und die Lebensqualität zu verbessern. Fortschritte bei Biologika und zielgerichteten Therapien verändern die Art und Weise, wie Ärzte Psoriasis behandeln. Diese neuen Optionen wirken besser, haben weniger Nebenwirkungen und geben Hoffnung für Menschen mit schweren oder hartnäckigen Fällen.
Wie helfen Biologika bei Psoriasis?
Biologika haben die Psoriasis-Behandlung revolutioniert. Anders als herkömmliche Medikamente, die das gesamte Immunsystem unterdrücken, blockieren Biologika gezielt jene Teile der Immunantwort, die bei Psoriasis Entzündungen auslösen. Sie hemmen Proteine wie TNF-alpha, Interleukin-17, Interleukin-23 und Interleukin-12, die eine Schlüsselrolle bei der Erkrankung spielen.
Diese Medikamente werden meist injiziert und sind für Menschen mit mittelschwerer bis schwerer Psoriasis vorgesehen. Da sie gezielt die Ursache der Entzündung bekämpfen, führen sie oft zu klarerer Haut mit weniger Nebenwirkungen als ältere Therapien. Einige Patienten sehen bereits in wenigen Monaten deutliche Verbesserungen.
Bekannte Biologika sind:
- Adalimumab (Humira)
- Secukinumab (Cosentyx)
- Ixekizumab (Taltz)
- Ustekinumab (Stelara)
Obwohl Biologika sehr effektiv sind, sind sie oft kostspielig und nicht immer die erste Behandlungsoption. Ärzte verschreiben sie in der Regel, wenn topische Therapien und herkömmliche Medikamente nicht helfen.
Welche neuen Medikamente gibt es auf dem Markt?
Neben Biologika werden orale Medikamente und sogenannte Small-Molecule-Arzneien immer häufiger eingesetzt. Diese blockieren gezielt bestimmte Signalwege, die Entzündungen auslösen, und bieten eine Alternative zu Injektionen.
Zu den neuesten von der FDA zugelassenen Behandlungen gehören:
- Apremilast (Otezla): Eine Tablette, die Entzündungen reduziert, indem sie ein Enzym namens PDE4 hemmt. Eine gute Option für Patienten, die keine Injektionen möchten.
- Bimekizumab (Bimzelx): Ein neu zugelassenes Biologikum, das sowohl IL-17A als auch IL-17F blockiert – Proteine, die an Psoriasis-Entzündungen beteiligt sind.
- Tapinarof (Vtama): Eine steroidfreie topische Creme, die Entzündungen reduziert, ohne die Nebenwirkungen herkömmlicher Steroidcremes.
- Deucravacitinib (Sotyktu): Ein neues orales Medikament, das TYK2 hemmt, ein wichtiges Enzym in der überaktiven Immunantwort.
Welche Risiken birgt eine unbehandelte Psoriasis?
Psoriasis zu ignorieren bedeutet nicht nur, mit juckender, schuppiger Haut zu leben. Die Erkrankung betrifft mehr als nur das Erscheinungsbild. Unbehandelt kann sie ernste Gesundheitskomplikationen nach sich ziehen. Je länger die Entzündung anhält, desto höher ist das Risiko für Autoimmunerkrankungen, Gelenkprobleme und sogar Herz-Kreislauf-Erkrankungen.
Kann Psoriasis zu anderen Autoimmunerkrankungen führen?
Ja, Psoriasis ist mehr als nur eine Hauterkrankung – sie ist eine Autoimmunerkrankung. Wenn das Immunsystem nicht richtig funktioniert, greift es nicht nur die Haut an, sondern kann auch andere Krankheiten wie Morbus Crohn, Lupus und Multiple Sklerose auslösen.
Der Grund liegt in der chronischen Entzündung. Die gleiche überschießende Immunantwort, die die Hautzellproduktion beschleunigt, kann auch den Darm, die Blutgefäße und andere Organe schädigen. Daher sollten Menschen mit Psoriasis auf neue Symptome achten und in Absprache mit einem Arzt die Gesamtentzündung im Körper kontrollieren.
Wie wirkt sich Psoriasis auf die Gelenke aus (Psoriasis-Arthritis)?
Die Psoriasis-Arthritis (PsA) ist eine der ernsthaftesten Komplikationen der Psoriasis. Sie verursacht Gelenkschmerzen, Steifheit, Schwellungen und langfristige Schäden. Bei manchen Menschen treten zuerst Beschwerden in Fingern und Zehen auf, bei anderen sind Rücken und Knie betroffen.
Unbehandelt kann PsA dauerhafte Gelenkschäden und Behinderungen verursachen. Daher ist eine frühe Diagnose entscheidend. Wenn Sie Psoriasis haben und Gelenkschmerzen verspüren, sollten Sie das nicht ignorieren. Ein Dermatologe oder Rheumatologe kann Therapien empfehlen, die Gelenkschäden verlangsamen, bevor sie irreversibel werden.
Gibt es einen Zusammenhang zwischen Psoriasis und Herzkrankheiten?
Studien zeigen, dass Menschen mit Psoriasis ein höheres Risiko für Herzkrankheiten, Schlaganfälle und Bluthochdruck haben. Das ist kein Zufall. Chronische Entzündung betrifft nicht nur die Haut, sondern auch die Blutgefäße. Im Laufe der Zeit kann dies zu Arterienverkalkung (Atherosklerose) führen, was das Risiko für Herzinfarkte und Schlaganfälle erhöht.
Die gute Nachricht? Wer seine Psoriasis in den Griff bekommt, kann damit auch das Risiko für Herzkrankheiten senken. Regelmäßige Bewegung, eine entzündungshemmende Ernährung und die Einhaltung medizinischer Behandlungen können Haut und Herz gleichermaßen entlasten.
Gibt es natürliche Mittel oder Lebensstiländerungen, die bei Psoriasis helfen?
Obwohl es kein natürliches Heilmittel für Psoriasis gibt, können einige Lebensstiländerungen die Symptome erträglicher machen. Die richtige Hautpflege, maßvolle Sonneneinstrahlung, Stressmanagement und eine gesunde Ernährung können alle dazu beitragen, Schübe zu reduzieren und die Haut zu verbessern.
Wie können Feuchtigkeitspflege und Hautpflege die Symptome lindern?
Trockene Haut verschlimmert Psoriasis. Bei zu wenig Feuchtigkeit werden Plaques rau, rissig und jucken. Deshalb sind dicke, parfümfreie Cremes und Salben unerlässlich. Sie halten die Haut feucht, beruhigen Reizungen und bilden eine Schutzbarriere gegen äußere Einflüsse. Achten Sie auf Feuchtigkeitsspender mit Urea, Ceramiden oder Hyaluronsäure, die die Haut weich halten. Vermeiden Sie Lotionen mit Alkohol oder starken Duftstoffen, da sie die Haut zusätzlich austrocknen können.
Ein weiterer wichtiger Tipp ist, lauwarme Duschen zu nehmen und die Haut danach sanft abzutupfen, bevor Sie eine Feuchtigkeitscreme auftragen. So bleibt mehr Feuchtigkeit in der Haut erhalten und Reizungen werden minimiert.
Hilft Sonnenlicht oder schadet es bei Psoriasis?
Sonnenlicht ist ein zweischneidiges Schwert. Bei einigen kann eine kontrollierte Sonneneinstrahlung Entzündungen reduzieren und das übermäßige Hautzellwachstum verlangsamen. Zu viel Sonne kann jedoch zu Sonnenbrand führen, was einen Psoriasis-Schub auslösen kann (bekannt als Koebner-Effekt).
Wenn Sie Sonnenlicht als Behandlung ausprobieren möchten, beginnen Sie mit 5–10 Minuten pro Tag und steigern Sie die Zeit langsam. Verwenden Sie immer einen Breitband-Sonnenschutz auf nicht betroffenen Hautstellen, um Schäden zu vermeiden. Wenn natürliches Sonnenlicht keine Option ist, kann eine UVB-Phototherapie (eine medizinische Behandlung mit kontrolliertem UV-Licht) eine sicherere und effektivere Alternative sein.
Kann Stressbewältigung Schübe reduzieren?
Stress und Psoriasis gehören oft zusammen. Wenn das Stressniveau steigt, steigt auch die Entzündung, die Schübe auslösen oder verschlimmern kann. Daher ist Stressmanagement genauso wichtig wie jede medizinische Behandlung.
Einige einfache und dennoch effektive Strategien sind:
- Tiefe Atemübungen – Langsames Atmen reduziert den allgemeinen Stress. Versuchen Sie, 4 Sekunden einzuatmen, 4 Sekunden die Luft anzuhalten und dann 4 Sekunden auszuatmen.
- Meditation oder Achtsamkeit – Schon 10 Minuten täglich können das Nervensystem beruhigen und Entzündungen senken.
- Körperliche Aktivität – Sport reduziert Stresshormone und steigert das Wohlbefinden. Spazierengehen, Yoga oder Schwimmen sind gute, gelenkschonende Optionen.
- Guter Schlaf – Schlechter Schlaf erhöht den Stress, was zu mehr Psoriasis-Schüben führen kann. Halten Sie feste Schlafenszeiten ein und vermeiden Sie Bildschirme vor dem Zubettgehen.
Wichtig ist, herauszufinden, was für Sie am besten funktioniert. Schon kleine Stressreduktionsmethoden können helfen, Schübe zu vermeiden.
Welche Ernährung ist für Menschen mit Psoriasis empfehlenswert?
Was wir essen, hat Einfluss auf unsere Haut. Obwohl es keine eindeutige „Psoriasis-Diät“ gibt, können entzündungshemmende Lebensmittel helfen, Schübe zu reduzieren, während bestimmte Nahrungsmittel die Symptome verschlimmern können.
Mehr davon essen:
- Omega-3-Fettsäuren (z.B. in Lachs, Leinsamen und Walnüssen) wirken entzündungshemmend.
- Buntes Obst und Gemüse (vor allem grünes Blattgemüse, Beeren und Karotten) liefern Antioxidantien, die die Hautgesundheit unterstützen.
- Vollkornprodukte (wie Quinoa, Naturreis und Hafer) enthalten Ballaststoffe, die Entzündungen im Körper reduzieren können.
Weniger oder gar nicht davon konsumieren:
- Verarbeitete Lebensmittel und raffinierter Zucker können Entzündungen fördern und Psoriasis-Symptome verschlimmern.
- Rotes Fleisch und Milchprodukte enthalten Inhaltsstoffe, die bei manchen Menschen Schübe auslösen können.
- Alkohol kann die Wirkung von Psoriasis-Medikamenten beeinträchtigen und zu Dehydrierung führen, was die Symptome verschlimmert.
Ein Ernährungstagebuch kann helfen, bestimmte Auslöser zu identifizieren. Jeder reagiert unterschiedlich, daher lohnt es sich, auszuprobieren, was dem eigenen Körper am besten bekommt.